脳動静脈奇形 Cerebral arteriovenous malformation(AVM)
徳島大学脳神経外科におけるAVM治療
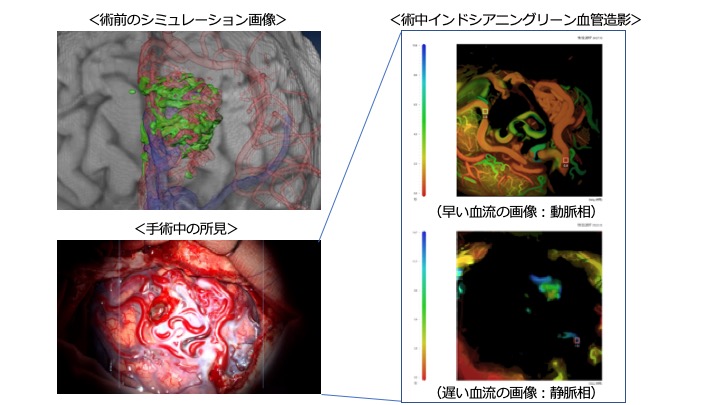
徳島大学脳神経外科では最先端のハイブリッド手術室にて、血管内治療と外科的摘出術を同時に行うことができます。また、血流が豊富な当疾患は出血合併症を来しやすいことで知られていますが、当科では、術前に手術シミュレーション画像で血管構築を詳細に検討し、術中脳血管撮影と最新のインドシアニングリーン血管造影を行い、出血合併症なく摘出ができています。当科は、AVM治療に豊富な経験を持ち、治療成績も国内トップクラスです。

AVMについて
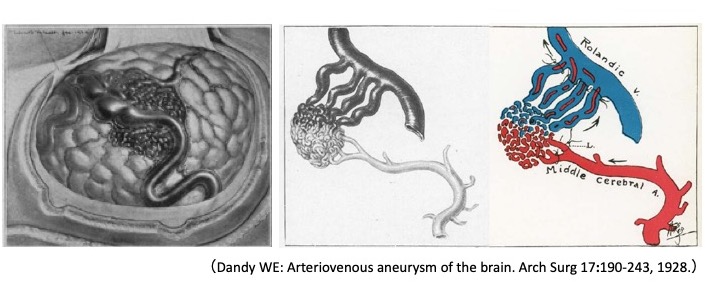
AVMは、脳の動脈と静脈が毛細血管を介さずに直接つながり、拡張・蛇行した異常な血管の塊(ナイダス、nidus、ラテン語で巣の意味)がみられます。
動脈、毛細血管、および静脈が分かれる胎生早期に発生する先天性異常と考えられていますが、発生時期についての確証はありません。脳血管撮影では、大小様々な異常動静脈間に直接吻合があり、動脈相の時期に静脈が造影されます。
AVMの頻度、自然歴について
AVMの年間発見率は、1.1〜1.4/10万人とされています。 (population-based date)男女比は、1.1〜2.0:1で、一般的に男性の方が多いとされています。中でも10〜30歳代の若年者の発症が多く、50歳までに発症することが多いとされています。
経過にてAVMが破れることにより、出血(脳出血やくも膜下出血)を起こします。
AVMの未出血例の年間出血率は1.7〜2.2%、出血例では4.5%、全体では3%と報告されています。出血例での年間出血率の経時的推移は、最初の1年は6〜17.8%、その後の20年間は2%とされています。
AVMの症状について
AVMにより症状を起こす原因としては、出血が50%以上ともっとも多く、次いで、てんかん(痙攣)発作が20〜25%程度と報告されています。
出血により、突然の頭痛や片麻痺、意識障害を起こします。また、AVMに伴い慢性的な頭痛を来すことも比較的多く(10〜20%)、多くは非拍動性の片側の頭痛が生じます、AVMに正常脳への血流をとられ(盗血現象)、周囲脳組織への血流供給が不足することにより、精神症状や早発性認知障害、局所神経症状などを来たすことがあります。
画像検査について
AVMを疑えば、頭部画像検査を行います。
CT検査では、AVMが高吸収域と低吸収域の混在、および高吸収域をみることが多いです。出血性AVMではCT検査で、脳実質内血腫による大脳皮質下高吸収域が最も多い認められます。
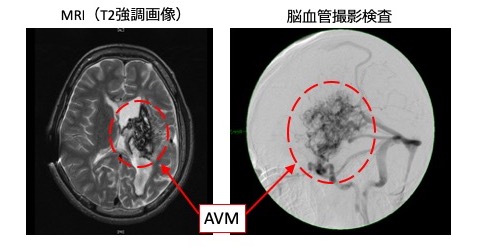
MRI検査では、AVMのナイダスが蜂の巣状の血管無信号域(flow void)を示します。MRA(Magnetic Resonance angiography)や脳血管撮影検査では動脈より静脈への拡張した異常な血管の塊(ナイダス)を認めます。また、約10%に脳動脈瘤を合併すると報告されています。
AVMの治療方針について
AVMをどのように治療するかは、脳出血を起こしている場合(破裂AVM)と、起こしていない場合(未破裂AVM)で異なっています。
また、てんかん(痙攣)を伴ったAVMでは、てんかん発作を軽減するために、治療を積極的に考慮します。
破裂AVMの場合
AVMが原因で、脳出血を起こしたと診断された場合、高率に再出血を起こすことが予測されます。破裂AVMに対し可能な限り外科的な治療を検討します。方法としては、治療、外科的手術(開頭術)、塞栓術(血管内治療)、定位放射線治療などがあります。
未破裂AVMの場合
一度も出血をおこしていない未破裂AVMの場合は、外科的治療をするか、あるいは経過観察するか判断に迷うことがあります。
未破裂AVMの治療方針については最近、欧米での研究で内科的治療(抗痙攣薬、降圧薬や痛み止め薬)群が何らかの侵襲的治療群(外科的治療)より死亡ないし症候性脳卒中の危険が少ないと報告されています。ただしこれらの研究については、様々な意見が提示されています。現在、未破裂AVMの治療方針においては、個々の症例におけるリスクと治療リスクを短期的かつ長期的に考慮した上で判断します。
<Spetzler-Martin 分類>
外科的手術(摘出)の際の難易度(術後に合併症が起こる可能性)を示す指標としてSpetzler-Martin分類が汎用されています。
このGradeの高いもの、機能的に重要な部位にあるもの、大きなAVM、深部静脈への流出などでは術後の障害や合併症が多いことが報告されています。

治療について
外科的手術(開頭手術)
開頭術により直接ナイダスの摘出を行う外科的手術です。AVMに栄養を送らない血管(passing artery)を直視下に確実に温存することができ、全摘出後から再出血の危険性はほぼなくなります。
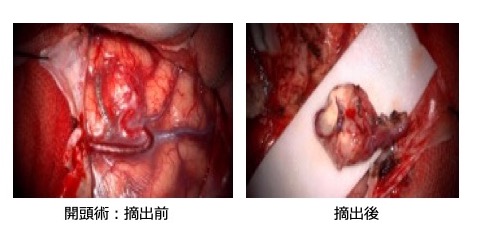
塞栓術(血管内治療)
カテーテル治療にてナイダスの栄養血管(流入血管)より塞栓物質を注入することにより、フィーダー血管やナイダスを塞栓することができます。外科的手術や放射線治療と組み合わせて集学的治療として行われます。手術を安全、容易におこなうための術前塞栓術や、定位放射線治療を可能にするためのAVM縮小を目的としての場合、また流入血液量を減少させたり、付随する脳動脈瘤の塞栓目的で行う場合もあります。
定位放射線治療
放射線を照射することにより、AVMの閉塞を行います。径3cm以下のAVMに効果が高いと報告されています。
もやもや病
徳島大学脳神経外科におけるもやもや病の治療
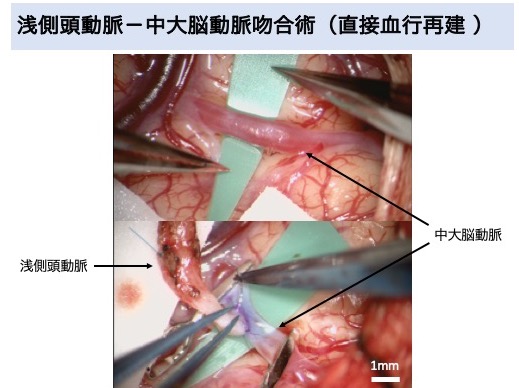
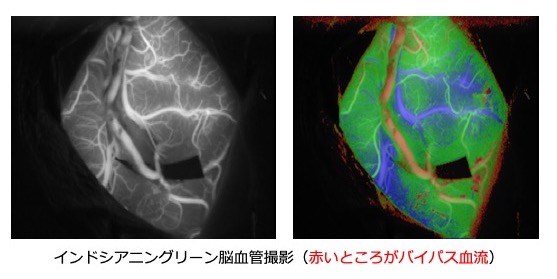
徳島大学脳神経外科では、直接血行再建術を中心とした治療を行っています。当科は、もやもや病の治療に精通したスタッフが在籍し治療に豊富な経験を持っています。また、ご家族にもやもや病の患者さんがいらっしゃる方に対しては遺伝子診断も実施しています。直接血行再建術の効果は間接血行再建術より確実とされています。血管吻合は最新のインドシアニングリーン脳血管撮影にて確認しています。治療成績も国内トップクラスです。
もやもや病について
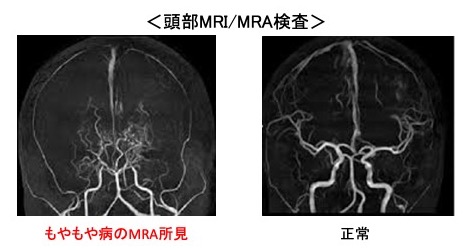
もやもや病とは、脳を栄養する内頸動脈という血管が進行性・両側性に狭窄ないしは閉塞する病気です。日本人に多発する原因不明の進行性脳血管閉塞症であり、頭部MRIや脳血管撮影検査にて、両側の内頚動脈終末部に狭窄ないしは閉塞とその周囲に異常血管網を認めます。
もやもや病の頻度や家族歴について
男女比は1:2.5で、有病率は10万人に対して3~10.5人とされます。
発症年齢は二峰性分布を示し、5〜10歳を中心とする高い山と30~40歳を中心とする低い山があります。
家族性の発症を10~20%に認めます。ご家族にもやもや病の方がいる場合は、頭部MRI検査を推奨いたします。最近、RNF213という遺伝子がもやもや病の感受性遺伝子であることが確認されました。
もやもや病の症状
もやもや病の症状は、脳への血流が低下して起こる脳虚血型(一過性脳虚血発作や脳梗塞)と、もやもや血管が破れることによって起こる脳出血型があります。また、偶然発見された場合では、無症候のことがあります。小児期は脳虚血による症状がほとんどである一方、成人期は脳虚血と脳出血で発症することが約半々とされています。
脳虚血型
脳への血流が低下することによって、一側の手足の脱力発作やしびれ、言葉がでにくくなること、理解できなくなることなどの症状が起こる。時間の経過にて症状が回復する一過性脳虚血発作の場合と、脳梗塞を起こして症状が残る場合があります。
一過性脳虚血発作は、泣くや吹奏楽器を吹く、熱いラーメンなどを吹き冷ますなどの過呼吸の動作によって誘発することがあります。
脳出血型
もやもや血管が破れることによって脳出血を起こします。破れる(出血)部位によって症状が異なりますが、激しい頭痛や意識障害、手足の麻痺、言語障害などが起こり、命に関わることもあります。一度出血すると、再出血を起こしやすくなると報告されています。
治療法
脳虚血型もやもや病
内科治療
脳梗塞の急性期に準じて治療を行い、抗血小板薬を内服します。
外科的治療
脳虚血症状を呈するもやもや病に対して血行再建術を行い、脳虚血発作の改善、脳梗塞のリスク軽減、ADLの改善が得られることが報告されています。血行再建術の方法は、浅側頭動脈-中大脳動脈吻合術を中心とする直接血行再建術と、側頭筋接着術を主に行う間接血行再建術、及び両者を併用した複合血行再建術があります。
脳出血型もやもや病
内科治療
急性期には血圧コントロールや脳圧亢進対策などの治療を行います。
外科的治療
近年、脳出血発症のもやもや病において、血行再建術が再出血を低下させるという報告もあり、症例に応じて手術を考慮します。